METODY DIAGNOSTYKI RAKA PIERSI
Anna Amelian, Małgorzata N. Mojsak, Piotr M. Szumowski, Daniel Górski
Współczesne choroby cywilizacyjne
Wg raportu IARC (International Agency for Research on Cancer), agencji należącej do WHO (World Health Organisation) w 2018 r. na choroby nowotworowe zachoruje 18,1 mln osób, a 9,6 mln umrze z powodu nowotworu. Najpowszechniejszym nowotworem wśród mężczyzn jest rak płuca (14,5%) oraz prostaty (13,5%). Najczęściej diagnozowanym nowotworem wśród kobiet jest rak piersi (24,2%) oraz rak jelita grubego (9,5%). Istnieje kilka przyczyn zwiększonej zachorowalności na nowotwory, m.in. dłuższy czas przeżycia i w efekcie starzejące się społeczeństwa, wzrost liczby ludności oraz tryb życia, głównie w krajach uprzemysłowionych.
Rak piersi
Rak piersi jest najczęściej występującym nowotworem wśród kobiet w każdym wieku, w szczególności po 50 roku życia. Ma na to wpływ wiele czynników m.in. genetyczne – około 10 %, wczesny wiek pierwszej miesiączki (poniżej 12 roku życia), późny wiek osiągnięcia menopauzy (po 55 roku życia), tryb życia, stres, dieta bogatotłuszczowa, płeć żeńska (u mężczyzn tego typu nowotwór występuje 10 razy rzadziej) itp. [1]. Za występowanie genetycznie uwarunkowanego raka piersi jest odpowiedzialna mutacja kilku genów: BRCA1, BRCA2, p53, ATM [2]. Aby zapobiegać zachorowaniu bardzo ważna jest profilaktyka oraz samobadanie piersi. W razie pojawienia się alarmujących objawów, należy niezwłocznie zgłosić się do lekarza. Wczesne wykrycie i diagnostyka nowotworu daje bardzo duże szanse na wyleczenie. Badaniem pierwszego rzutu są mammografia i USG (ultrasonografia). Obecnie rezonans magnetyczny jest badaniem uzupełniającym, mimo wysokiej swoistości i dokładności. Pozwana on na wczesne wykrycie nawet niewielkich zmian oraz na dokładną lokalizację guza, ocenę stanu węzłów chłonnych. Rozszerzając badanie MR do PET/MRI możemy dodatkowo ocenić funkcje metaboliczne tkanek.
Pierś składa się z tzw. zrazików (płatów), pełniących rolę gruczołów wytwarzających pokarm. Ze zrazików uchodzą przewody mleczne, stanowiące drogę wydzielania pokarmu do zatoki mlecznej i na zewnątrz brodawki. Gruczoł piersiowy otaczają: tkanka mięśniowa, tłuszczowa i włóknista. Rak może wywodzić się z różnych struktur piersi, najczęściej z przewodów (rak przewodowy) lub rzadziej ze zrazików (rak zrazikowy) i innych struktur. Ważne aby określić czy rak jest zlokalizowany miejscowo, in situ, czy też jest to inwazyjny typ nowotworu dający przerzuty odległe. Raki in situ dają duże szanse na wyzdrowienie i dobre rokowanie dla pacjenta. Kolejnym typem jest rak inwazyjny, który nacieka inne tkanki, węzły chłonne, daje przerzuty, a rokowania są mniej optymistyczne[3].
Profilaktyka raka piersi
Przy diagnostyce raka piersi bardzo ważna jest samokontrola i badania profilaktyczne. Pacjentka powinna zgłosić się do lekarza, jeśli zaobserwuje u siebie niepokojące objawy takie jak: guzek lub zgrubienie wyczuwalne pod palcami w okolicy piersi, patologiczna wydzielina z piersi, pod warunkiem, że nie jest pokarm w okresie laktacji, zmiany morfologiczne brodawki, tzw. skórka pomarańczowa – zaczerwienienie i zgrubienie skóry w obrębie piersi, owrzodzenie piersi, powiększone węzły chłonne w dole pachowym. Najpowszechniejszym badaniem piersi jest mammografia oraz uzupełniająco USG. Coraz częściej jednak zleca się też rezonans magnetyczny, mający największą czułość i swoistość. MRI pozwala na wykrycie nawet najmniejszych zmian patologicznych, często niewidocznych jeszcze w badaniu mammograficznym. Ostatnie doniesienia naukowe wskazują, że w przypadku nowotworów piersi przebiegających z mutacją genu BRCA-1 i BRCA-2 najlepszym badaniem diagnostycznym jest rezonans magnetyczny. Umożliwia on wczesne wykrycie raka i podjęcie stosownego leczenia w początkowym etapie rozwoju choroby. Czułość diagnostyczna rezonansu sięga 90%, zaś czułość mammografii u młodych kobiet to około 40%. Jest to spowodowane przewagą tkanki gruczołowej piersi u młodych kobiet[4][2].
USG i mammografia
Zawartość tkanki gruczołowej i tłuszczowej w piersi jest inna w zależności od wieku kobiety. U młodych, przeważa tkanka gruczołowa, a miąższ piersi jest gęstszy, zaś u kobiet dojrzałych dominuje tkanka tłuszczowa. Z tego względu mammografia u kobiet o niepodwyższonym ryzyku wystąpienia raka piersi jest zalecana po 45 roku życia, zaś u młodszych wykonuje się USG. Zgodnie z wytycznymi Zarządu Głównego Polskiego Towarzystwa Ginekologicznego, wykonywanie badań mammograficznych zalecane jest co 2 lata kobietom między 35 a 50 rokiem życia, zaś kobietom powyżej 50 roku życia – co rok. Należy jednak pamiętać, że różne czynniki wpływają na proporcje tkanki tłuszczowej i gruczołowej (m.in. długotrwałe stosowanie hormonalnej terapii zastępczej), dlatego metody diagnostyczne powinno się dobierać indywidualnie. Badanie USG opiera się na zastosowaniu ultradźwięków. Pozwala na odróżnienie łagodnych torbieli od guza litego, ale jest mniej czułe w wykrywaniu zwapnień, w odróżnieniu od mammografii. USG można wykonać w każdej fazie cyklu menstruacyjnego. Jest badaniem bezpiecznym, które można wykonać również u kobiet w ciąży. Nie powoduje dyskomfortu, jest bezinwazyjne i niebolesne[4][7]. Najpowszechniejszym badaniem przy diagnostyce zmian w piersiach jest obecnie mammografia. Badanie jest łatwo dostępne i niedrogie. Wykonanie mammografii przesiewowo znacznie zmniejsza śmiertelność z powodu raka piersi. Mammografia to metoda diagnostyczna oparta na działaniu promieniowania rentgenowskiego. Dzięki temu można zobrazować większość zmian w piersiach [6]. Badanie przeprowadza się w połowie cyklu menstruacyjnego. Technik radiolog umieszcza pierś w specjalnym mammografie i dociska płytką, może to powodować chwilowy ucisk i dyskomfort. Pomimo, iż udowodniono korzyści wynikające z mammografii, nie wszystkie nowotwory można uwidocznić tą metodą. Czułość mammografii jest mniejsza u kobiet z gęstą tkanką piersi, a niektóre kobiety, które wydają się mieć miejscowy rak widoczny w mammografii, mają rozległą chorobę wymagającą mastektomii. Aby poprawić wyniki badań przesiewowych i terapii miejscowej, MRI został szeroko przyjęty w praktyce klinicznej w oparciu o założenie, że zwiększona czułość wykrywania raka przekłada się na lepsze wyniki pacjentów [5].
Rezonans magnetyczny
Rezonans magnetyczny piersi jest coraz powszechniej stosowaną metodą diagnostyczną w przypadku wykrywania nowotworów piersi. Amerykańskie Towarzystwo Onkologiczne (American Cancer Society) zaleca wykonanie badania rezonansu magnetycznego piersi wraz z coroczną mammografią u osób z grupy wysokiego ryzyka wystąpienia raka piersi [6]. MRI jest szeroko stosowany do badań przesiewowych osób ze zwiększonym ryzykiem wystąpienia nowotworu piersi oraz do doboru odpowiedniej metody leczenia. Potwierdzono, że badania przesiewowe MRI u kobiet ze znaną lub podejrzewaną mutacją genetyczną powodują wyższą czułość wykrywania raka niż mammografia. Dodatkowo MRI jest dokładniejszy niż inne metody służące do oceny odpowiedzi na chemioterapię neoadjuwantową oraz jest pomocny w identyfikacji guza pierwotnego u pacjentów z limfadenopatią pachową. [8][5]. MRI jest bardzo czułą i specyficzną metodą diagnostyczną o niezwykle wysokiej rozdzielczości. Należy jednak ostrożnie i z dużą precyzją interpretować wyniki otrzymanych badań, ze względu na możliwość wystąpienia wyników fałszywie dodatnich lub fałszywie ujemnych. MRI jest przydatną metodą diagnostyczną, szczególnie w przypadku niejednoznacznych wyników badań konwencjonalnych – tj. mammografia, USG. Jak donoszą dane literaturowe, w ciągu ostatnich 10 lat rezonans magnetyczny piersi stał się powszechną metodą diagnostyczną o wysokiej czułości w pierwotnym i nawrotowym nowotworze piersi [8][9][10]. Dzięki unikalnej zdolności techniki do obrazowania stanu morfologicznego tkanek oraz wzmocnienia obrazu po podaniu środków kontrastowych, metodę można wykorzystać do diagnostyki różnicowej niejednoznacznych zmian zobrazowanych metodami konwencjonalnymi. Dodatkowo dzięki wysokiej czułości przy raku inwazyjnym MRI piersi stanowi złoty standard oceny przedoperacyjnej pacjentów zakwalifikowanych do terapii oszczędzającej piersi [9]. Minimalne zalecane natężenie pola magnetycznego to 1 T (tesla). Aby zminimalizować ryzyko powstania wyników fałszywie dodatnich MRI piersi należy wykonywać u kobiet w wieku przedmenopauzalnym między 6 a 13 dniem cyklu menstruacyjnego, również w przypadku stosowania doustnej antykoncepcji. Przy stosowaniu doustnej terapii hormonalnej badanie należy wykonać co najmniej 4 tygodnie po zakończeniu terapii. Wykonanie badania powinno być rozważone indywidualnie dla każdego pacjenta. Rezonans magnetyczny piersi jest doskonałym narzędziem w precyzyjnej ocenie wielkości guza, morfologii tkanek oraz detekcji nowotworu. MRI stanowi dokładniejszą metodę, niż te stosowane konwencjonalnie – mammografia i USG. Europejskie Towarzystwo Specjalistów ds. Raka Piersi (The European Society of Breast Cancer Specialists, EUSOMA) zaleca wykonanie MRI piersi do oceny stanu zaawansowania choroby przed leczeniem tzw. staging. Szczególnie należy wziąć pod uwagę podgrupy takie jak: pacjenci z nowo zdiagnozowanym inwazyjnym rakiem zrazikowym (LoE-2a, DoR-B), pacjenci z wysokim ryzykiem raka piersi (LoE-2b, DoR-B), pacjenci w wieku poniżej 60 roku życia ze zmianą wielkości > 1 cm [8]. Podsumowując badania przesiewowe MRI u znanych lub podejrzewanych nosicieli mutacji genu BRCA lub kobiet z wysokim ryzykiem wystąpienia raka piersi z powodu ich wywiadu rodzinnego, mają wyższą czułość w wykrywaniu raka niż mammografia i porównywalną specyficzność. Nie wykazano, aby przedoperacyjne zastosowanie MRI u pacjentów z rakiem piersi zwiększało prawdopodobieństwo ujemnych marginesów lub konieczność przejścia z lumpektomii (oszczędzające leczenie operacyjne) do mastektomii. MRI jest przydatny do identyfikacji pierwotnego guza u pacjentów z przerzutami do węzłów chłonnych pachowych i niewykrywalnym guzem piersi. Identyfikacja zasięgu guza resztkowego po chemioterapii neoadiuwantowej nadal stanowi problem, a rezonans magnetyczny może być przydatny w identyfikacji rozległości choroby resztkowej [5].
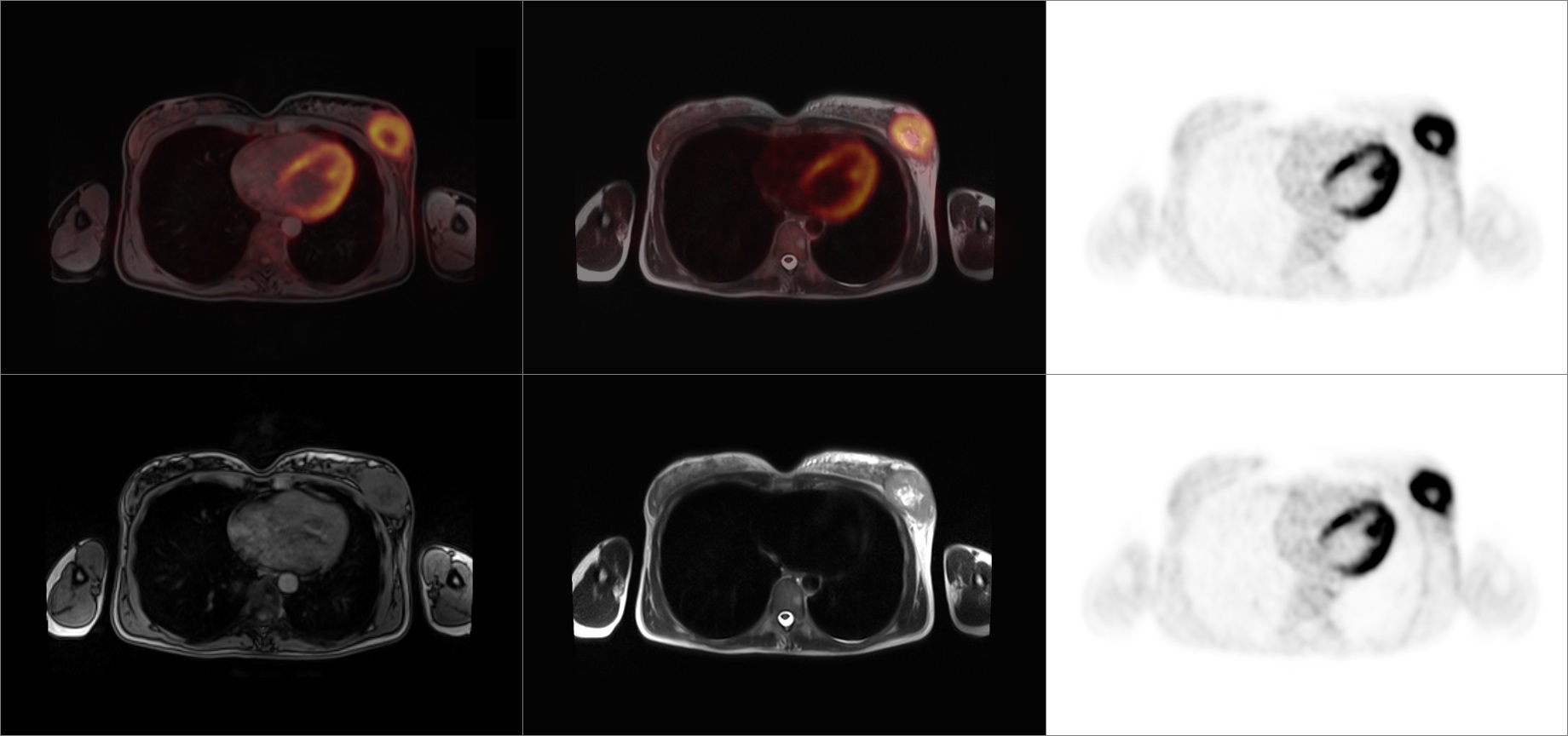
Pozytonowa tomografia emisyjna – PET/MRI lub PET/CT
W ostatnich latach coraz bardziej dostępna jest możliwość obrazowania hybrydowego z użyciem metody PET. Pozytonowa Tomografia Emisyjna w połączeniu z Rezonansem Magnetycznym (PET/MRI) lub z Tomografią Komputerową (PET/CT) daje dodatkowe korzyści diagnostyczne, w stosunku do konwencjonalnych metod obrazowania, takich jak mammografia czy USG. Badanie PET z 18F-FDG (fluorodeoksyglukoza) jest to innowacyjne badanie hybrydowe wykorzystujące nowoczesną technologię pozwalającą na jednoczasowe otrzymanie obrazów łączących anatomię oraz funkcję metaboliczną narządów wewnętrznych. Wykonuje się je w celach diagnostycznych i naukowych. Pozwala na obrazowanie wielu stanów patologicznych istniejących w organizmie, m.in. nowotworów gromadzących podawany znacznik (przebiegających ze zwiększonym metabolizmem glukozy), stanów zapalnych i chorób zakaźnych, badanie pojedynczych guzów, przerzutów odległych, węzłów chłonnych, oceny stopnia zaawansowania nowotworów tzw. staging, kontroli odpowiedzi na leczenie (chirurgiczne, radio- i chemioterapię) [11]. Dzięki połączeniu obu technik, po podaniu dożylnym radioznacznika, otrzymujemy 2 rodzaje obrazów tkanek i narządów wewnętrznych. Pierwszy obraz – anatomiczny, pochodzi od MRI lub CT drugi zaś, ukazujący metabolizm tkanek wewnętrznych – od PET. Dzięki specjalnemu oprogramowaniu, oba obrazy są na siebie nakładane i otrzymujemy jeden – z widocznym metabolizmem i anatomią tkanek. Skan jest wykonywany od czubka głowy do połowy ud. Widzimy anatomię i metabolizm narządów wewnętrznych, co umożliwia bardzo dokładną diagnostykę zmian patologicznych na poziomie komórkowym (w bardzo wczesnym stadium rozwoju choroby). Badanie jest nieinwazyjne, bezbolesne, a podany znacznik nie wpływu na samopoczucie pacjenta. Dodatkowo, zaletą w przypadku wykonania PET/MRI są niskie dawki promieniowania jonizującego, pochodzące wyłącznie od podanego radioznacznika. Nie ma promieniowania pochodzącego od rezonansu magnetycznego (w przeciwieństwie do badań hybrydowych z użyciem tomografii komputerowej – PET/CT).
Obserwuje się, że zastosowanie techniki obrazowania PET/MRI w nowotworach piersi jest klinicznie istotne, szczególnie w początkowej fazie choroby i monitorowaniu progresji. Dodatkowo PET daje możliwość jednoczasowego wykrycia przerzutów odległych i oceny węzłów chłonnych. Co ciekawe, Taneja i in. przeanalizowali 36 pacjentów z histologicznie potwierdzonym inwazyjnym rakiem przewodowym z jednoczesnym wykonaniem PET/MRI całego ciała na zintegrowanym skanerze PET/MR 3T (siemens Biograph mMR). Badanie wykazało czułość 60 i 93,3% dla PET i MRI, odpowiednio, do wykrycia pachowych węzłów chłonnych o specyficzności 91% dla obu, zaś wskaźnik fałszywie ujemny wynosił odpowiednio 6,7% dla MRI i 40% dla PET. Badanie hybrydowe PET/MRI zwiększyło czułość diagnostyczną przy ocenie węzłów. Odległe przerzuty stwierdzono u 8 spośród 36 pacjentów (22%) w momencie diagnozy. Wykonanie PET/MRI doprowadziło do zmiany postępowania u 12 pacjentów (33,3%). Autorzy wnioskują, że jednoczasowe wykonanie PET/MRI jest użyteczne w ocenie stopnia zaawansowania początkowej fazy choroby pacjentów z rakiem piersi. Dodatkowo wykonanie PET/MRI jest pomocne przy postawieniu diagnozy raka inwazyjnego w przypadku zmian <1 cm. Przy zmianach >1 cm dodatkowe wykonanie PET z MRI może wyeliminować potrzebę biopsji. Melsaeter i in. wykazali wyższy współczynnik wykrywalności zmian w PET/MRI w porównaniu z PET/CT w badaniu wykonanym na grupie 51 pacjentów z rakiem piersi. Badanie sugeruje większą czułość PET/MRI w wykrywaniu przerzutów do kości i wątroby. [12][13][14]. Kolejną zaletą wykonania badania PET/MRI jest fakt, iż coraz większy odsetek pacjentów z rakiem piersi in situ otrzymuje neoadjuwantową chemioterapię (NAC), co zmniejsza wielkość guza przed zabiegiem chirurgicznym oszczędzającym pierś, zmniejsza ryzyko radykalnej resekcji piersi, dając lepsze efekty estetyczne i większy komfort psychiczny pacjenta. PET/MRI daje również możliwość monitorowania skuteczności chemioterapii, podatności nowotworu na leczenie, a co za tym idzie, doboru najskuteczniejszej metody leczenia nowotworu[13]. Dzięki innowacyjnej technologii przy wykonaniu skanu za pomocą techniki PET/MRI, otrzymujemy nie tylko obraz funkcji metabolicznej tkanek, ale również multiparametryczny (mpMRI), diagnostyczny rezonans magnetyczny. mpMRI ułatwia określenie lokalizacji guza oraz zakresu jego objętości, cech złośliwości guza, a także określenie stopnia zaawansowania nowotworu tzw. staging. Technika MRI opiera się na wykorzystaniu zjawiska magnetycznego rezonansu jądrowego. Nie wymaga użycia potencjalnie szkodliwego promieniowania rentgenowskiego, jak w przypadku CT. Przy wykonaniu badania metodą PET/CT, obrazy tomograficzne, samodzielnie nie są diagnostyczne. Technologia badania PET/MRI umożliwia symultaniczne, czyli jednoczasowe wykonanie skanu ciała pacjenta, zaś PET/CT jest wykonywany techniką sekwencyjną, a niespodziewane ruchy pacjenta znacząco wpływają na jakość otrzymanego obrazu.
Przyszłość w obrazowaniu PET
Badania PET z FDG dostarczają bardzo ważnych informacji na temat zaawansowania choroby i reakcji na leczenie raka piersi, ale są stosunkowo mało specyficzne. Pojawiają się nowe radiofarmaceutyki, które zwiększają możliwości badania PET do ilościowego i molekularnego obrazowania. Umożliwiają one m.in. obrazowanie ekspresji receptorów na guzie oraz proliferację guza. Pozwala to na stosowanie terapii bardziej ukierunkowanej (np. hormonalnej) oraz oceny wczesnej reakcji na leczenie. Takim radiofarmaceutykiem jest np. 16-alfa-18F-fluoro-17-beta-estradiol (18F-FES), który obrazuje ekspresję receptorów estrogenowych na guzie, a to jest kluczowym wyznacznikiem w strategii leczenia.
Do oceny proliferacji guza trwają badania nad zastosowaniem 18F-fluorotymidyny (18F-FLT). Jest to bardzo ważne zagadnienie, gdyż powstają nowe leki na raka piersi hamujące proliferację komórek guza.
Podsumowanie
Rak piersi jest najczęściej występującym nowotworem wśród kobiet. Wczesne wykrycie i odpowiednia profilaktyka dają duże szanse na wyleczenie [6]. Najpowszechniej stosowanymi metodami diagnostycznymi do wykrycia raka piersi wciąż są mammografia i USG, ze względu na dużą dostępność i niski koszt wykonania badania. Czułość mammografii zależy od wielu zmiennych, tj. wielkości guza, gęstości tkanki piersiowej, wieku pacjenta, cyklu menstruacyjnego, ogólnej jakości obrazu i doświadczenia radiologa [13]. Coraz powszechniejszy staje się również rezonans magnetyczny piersi. Stanowi on wysokoczułą i specyficzną metodę diagnostyczną. Pozwala na wykrycie nawet niewielkich zmian, niewidocznych jeszcze w badaniach konwencjonalnych. Zaleca się aby wykonywać rezonans magnetyczny piersi przesiewowo, u osób obciążonych genetycznie, z mutacją genu BRCA1/2 i z obciążającym wywiadem rodzinnym. Dodatkowe rozszerzenie rezonansu magnetycznego o pozytonową tomografię emisyjną (PET/MRI) daje jeszcze szersze korzyści diagnostyczne. PET/MRI pozwala na diagnostykę i lokalizację guza pierwotnego oraz ocenę jego morfologii, wykrycie przerzutów odległych, ocenę węzłów chłonnych. Jest przydatnym narzędziem diagnostycznym w ocenie stopnia zaawansowania choroby tzw. staging, skuteczności leczenia, doboru odpowiedniej metody leczenia oraz oceny wznowy i nawrotów choroby. Dodatkową zaletą wykonania badania PET w odniesieniu do metod konwencjonalnych, jest możliwość oceny procesów biologicznych w tkankach na poziomie komórkowym i molekularnym [11][13].
Bibliografia:
- Smaga, A.; Mikułowska, M.; Komorowska, A.; Falkiewicz, B.; Gryglewicz, J. Rak piersi w Polsce-leczenie to inwestycja;
- Niwiƒska, A. Artyku ∏ y przeglàdowe • Review articles Kliniczne aspekty genetycznego uwarunkowania raka piersi – podstawowe wiadomoÊci dla onkologa praktyka. 2002, 52, 317–323.
- Bistoni, G.; Farhadi, J. Anatomy and Physiology of the Breast. Plast. Reconstr. Surg. Approaches Tech. 2015, 31, 477–485.
- Kornafel, J. Rak piersi.; 2011; ISBN 9788362110193.
- Morrow, M.; Waters, J.; Morris, E. MRI for breast cancer screening, diagnosis, and treatment. Lancet 2011, 378, 1804–1811.
- Jaglan, P.; Dass, R.; Duhan, M. Breast Cancer Detection Techniques: Issues and Challenges. J. Inst. Eng. Ser. B 2019.
- Ewa, N.; Elzbieta, K.K.; Katarzyna, K.F. Wiedza kobiet i me{ogonek}??czyzn na temat profilaktyki raka piersi. Ginekol. Pol. 2013, 84, 116–125.
- Sardanelli, F.; Boetes, C.; Borisch, B.; Decker, T.; Federico, M.; Gilbert, F.J.; Helbich, T.; Heywang-Köbrunner, S.H.; Kaiser, W.A.; Kerin, M.J.; et al. Magnetic resonance imaging of the breast: Recommendations from the EUSOMA working group. Eur. J. Cancer 2010, 46, 1296–1316.
- Kuhl, C.K. MRI of breast tumors. Eur. Radiol. 2000, 10, 46–58.
- Heywang-Köbrunner, S.H.; Viehweg, P.; Heinig, A.; Küchler, C. Contrast-enhanced MRI of the breast: Accuracy, value, controversies, solutions. Eur. J. Radiol. 1997, 24, 94–108.
- Iakovou, I.; Giannoula, E.; Gkantaifi, A.; Levva, S.; Frangos, S. Positron emission tomography in breast cancer: 18F- FDG and other radiopharmaceuticals. Eur. J. Hybrid Imaging 2018, 2.
- Taneja, S.; Jena, A.; Goel, R.; Sarin, R.; Kaul, S. Simultaneous whole-body 18F-FDG PET-MRI in primary staging of breast cancer: A pilot study. Eur. J. Radiol. 2014, 83, 2231–2239.
- Vogel, W.V.; Nestle, U.; Valli, M.C. PET/MRI in Breast Cancerr. Clin Transl Imaging 2017, 71–78.
- Melsaether, A.N.; Raad, R.A.; Pujara, A.C.; Ponzo, F.D.; Pysarenko, K.M.; Jhaveri, K.; Babb, J.S.; Sigmund, E.E.; Kim, S.G.; Moy, L.A. Comparison of Whole-Body 18 F FDG PET/MR Imaging and Whole-Body 18 F FDG PET/CT in Terms of Lesion Detection and Radiation Dose in Patients with Breast Cancer . Radiology 2016, 281, 193–202.